骨盤臓器脱(POP)
〒284-0001
千葉県四街道市大日371-1
〒284-0001
千葉県四街道市大日371-1
骨盤臓器脱(POP)
女性の骨盤内にある膀胱、子宮、膣、直腸などが本来の位置から下垂し、膣から脱出してくる疾患です。POP(Pelvic Organ Prolapse)という略称を用いることもあります。
膣膨隆感(“膣に何かがはさまった違和感”、“圧迫される感じ”、“下腹部が引っ張られる感じ”など)を訴えます。膀胱が脱出すると排尿障害を、直腸が脱出すると排便障害を認めます。膣壁または子宮が常に膣口から露出している場合には、“下着に血が付く”などの症状を認めます。
膣膨隆感を認めるPOPの有病率は5~10%とされています。欧米の研究では、経膣分娩を経験した女性の約3割にPOPを認めると報告されています。
内臓の重みやいきみによる圧力は、骨盤の一番低い部分(骨盤底)に集中しています。この圧力から骨盤臓器を支持するため、女性の骨盤内には3つの組織(靭帯、骨盤底筋群、内骨盤筋膜)が存在します。
出産による組織損傷、高度肥満・慢性便秘・慢性咳嗽による腹圧負荷、加齢や閉経により、これらの組織の支持力が低下しPOPが発生すると考えられています。
下垂する臓器や部位によって病型を分類(臓器によるPOP病型分類)し、下垂・脱出の進行度(程度)で病期を判断します。最近は、POP-Qによる病期分類(POP-Qによる病期分類)が広く行われています。Ⅱ期以上で自覚症状が出現するとされています。
臓器によるPOP病型分類
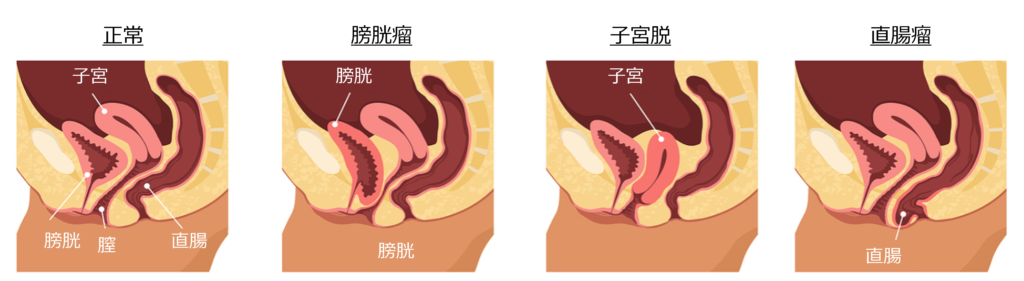
https://www.news-medical.net/health/Pelvic-Organ-Prolapse.aspxから引用、改変
POP-Qによる病期分類(子宮脱の場合)
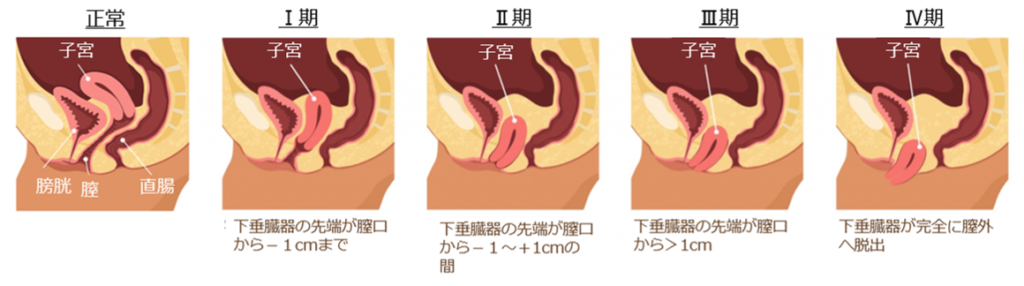
https://www.news-medical.net/health/Pelvic-Organ-Prolapse.aspxから引用、改変
内診
超音波検査:会陰から観察することで膀胱瘤の有無を調べることができます。また、水腎症の有無を調べることにより、排尿障害の評価が可能です。
鎖膀胱造影検査:尿道に鎖を留置したうえで膀胱を造影し、膀胱と尿道の形や角度、膀胱下垂の程度を形態的に評価します。
このほか、MRI検査や排尿日誌、尿流動態検査を行うことがあります。
治療には、行動療法、ペッサリー療法、手術療法があります。
減量や咳嗽・便秘の予防をお願いするほか、サポート下着(フェミクッション®)の使用などをお勧めすることがあります。
フェミクッション®
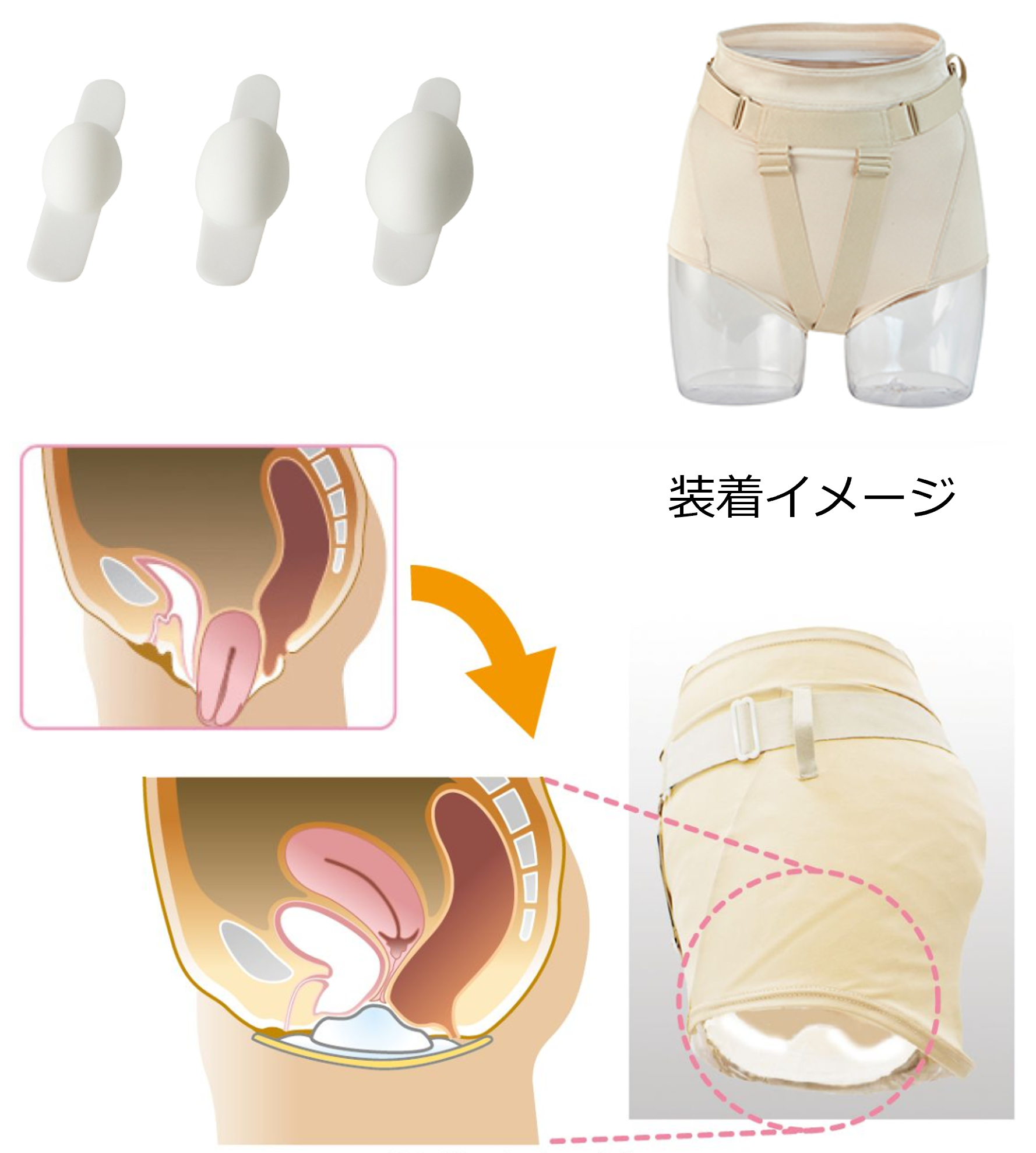
株式会社女性医療研究所ホームページより引用
Ⅰ~Ⅲ期の方の自覚症状を改善する効果はありますが、病期の改善は困難とされています。
シリコン製の器具(ペッサリー)を膣内に挿入します。ペッサリーのサイズ・位置が適切であった場合は、速やかに臓器の脱出をおさえることができます。一方、サイズ・位置が不適切であった場合は、違和感や早期の脱落などを認めることがあります。
また、ペッサリーを長期間挿入したままだと膣壁に炎症を生じたり、傷がついたりするため、自己着脱が推奨されています。
従来から行われている術式です。弛緩した膣壁を切除して縫い縮めます。膣から子宮を摘出する“膣式子宮全摘術”と組み合わせることもあります。
術後は、膣が狭く浅くなるため、性交痛などを生じる可能性があり、また、排尿機能の回復が遅いことや、再発率が高いなどの問題点が指摘されています。
性的活動のない高齢者に考慮されます。
ポリプロピレンメッシュを用いた術式として、TVM法、腹腔鏡下仙骨膣固定術(LSC)が挙げられます。
膣壁を切開し、膣と膀胱の間、膣と直腸の間にメッシュを留置、位置がずれないようメッシュの一部を骨盤内の靭帯に固定することで、骨盤臓器の支持組織の補強を行います(TVM法のイメージ図)。子宮の摘出や膣壁の切除を行わないため、従来の術式と比べ、体への負担が少ない、術後の痛みが軽い、排尿機能の回復が早い、再発率が低い、などの利点が挙げられています。
TVM法のイメージ図
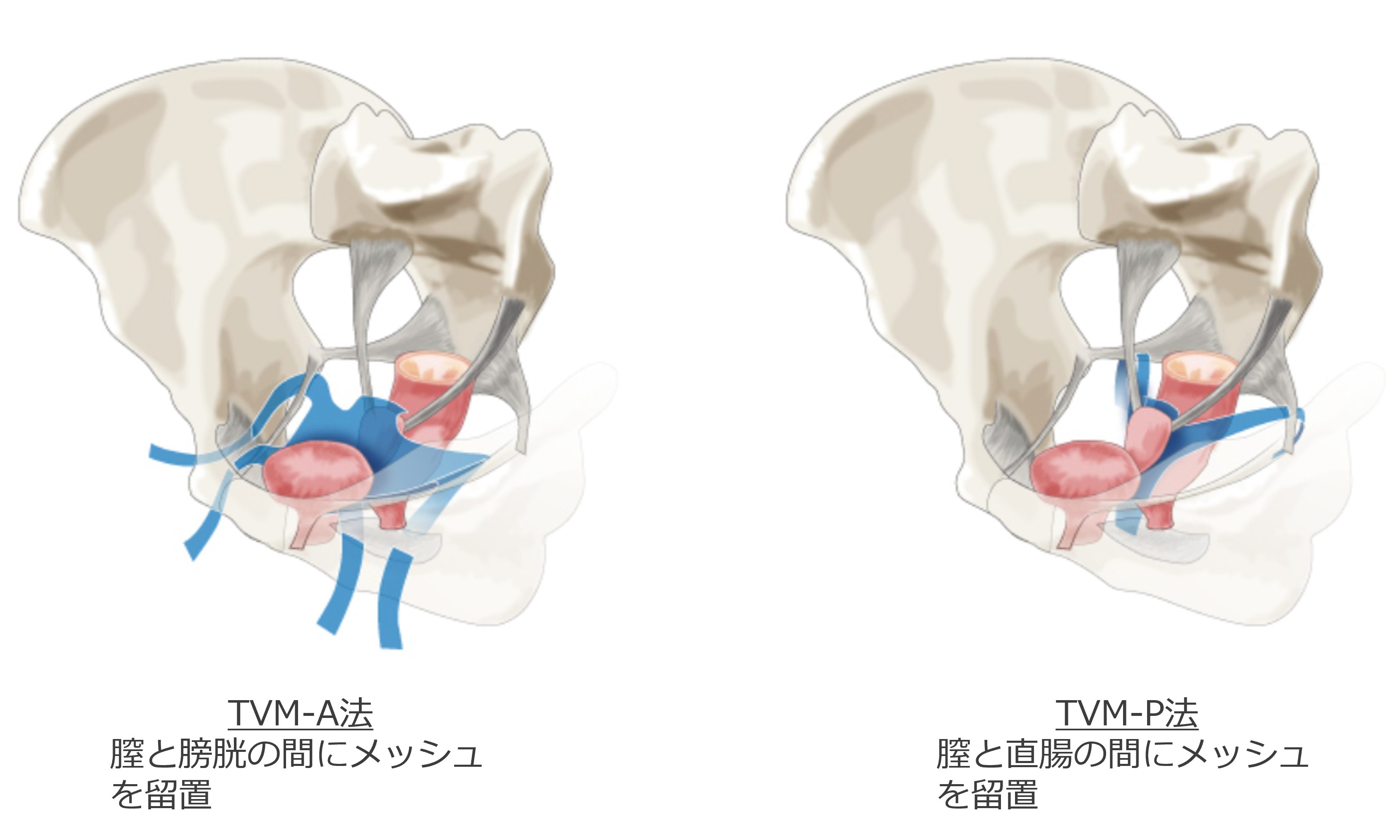
東京女子医科大学附属足立医療センター骨盤底機能再建診療部より引用、改変
経腹的に子宮の一部を摘出した後、膣壁の前後にメッシュを縫合・固定したうえで、膣を引き上げて仙骨に固定する方法です(LSCのイメージ図)。
挿入されたメッシュによる合併症(違和感や性交痛、メッシュの露出)がTVM法より低いとされています。
通常、腹部に小さな穴を開け内視鏡や鉗子などの器具を差し込み、テレビモニターを見ながら執刀する“腹腔鏡下手術”で行いますが、最近は、術者がより正確、確実に執刀できるようロボットに支援してもらう“ロボット支援下手術”で行うこともあります。
LSCのイメージ図
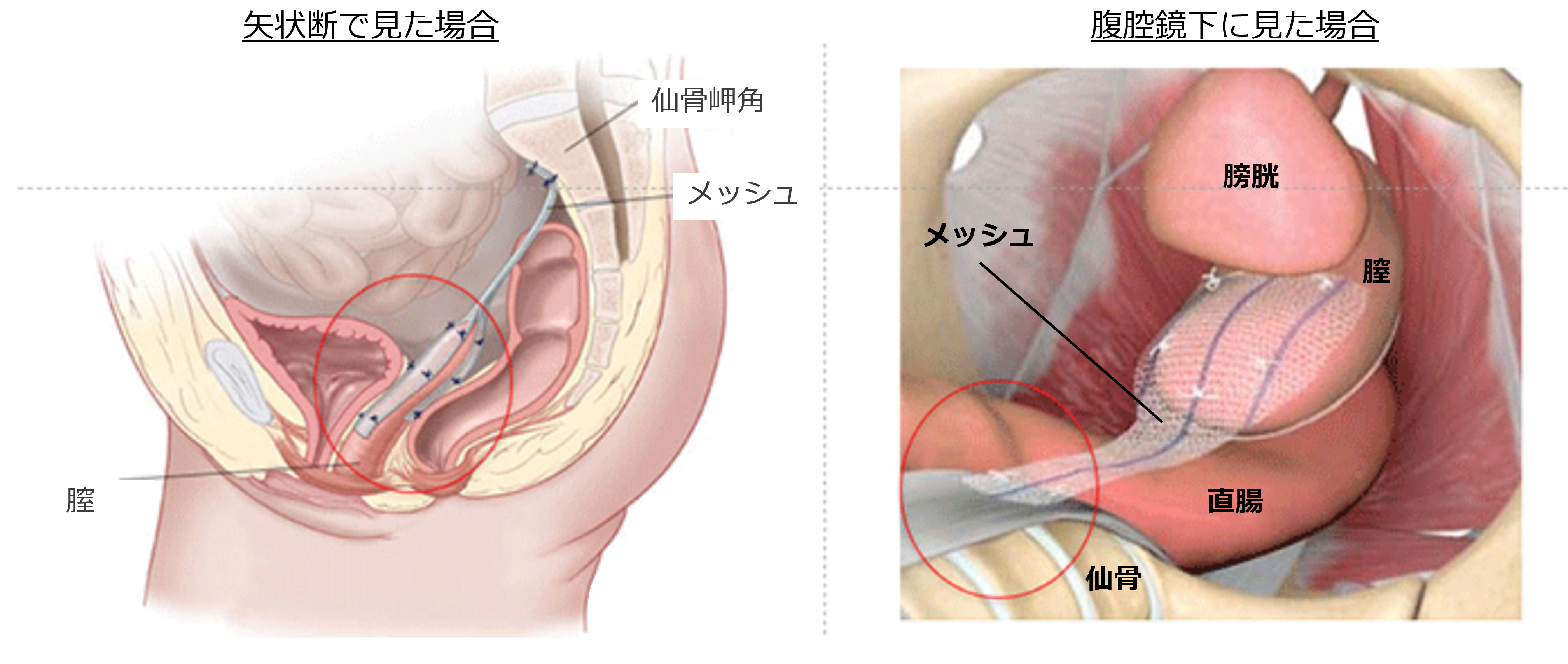
東京女子医科大学足立医療センター骨盤底機能再建診療部ホームページより引用、改変