膀胱がん
〒284-0001
千葉県四街道市大日371-1
〒284-0001
千葉県四街道市大日371-1
膀胱がん
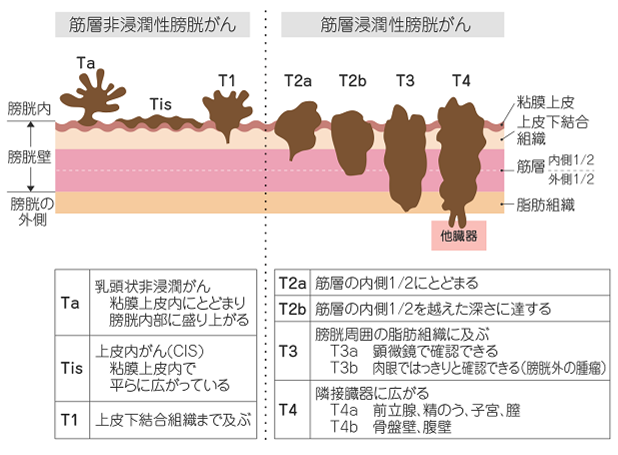
膀胱がんは、膀胱にできる”がん”の総称で、9割以上は膀胱の内部をおおう尿路上皮に発生します。がんが膀胱の壁にどのくらい深くまで及んでいるか(深達度)によって、筋層非浸潤性がんと筋層浸潤性がんに分類されます(膀胱がんの深達度 国立がん研究センター がん情報サービスより引用)。
膀胱がんの症状には、血尿や頻尿、排尿時の痛み、尿が残る感じ、我慢できない尿意などがあります。血尿には、目で見てわかる血尿と、顕微鏡のみで確認できる血尿があります。がんが大きくなると、尿が出にくくなったり、わき腹や腰、背中が痛んだり、足がむくんだりすることもあります。特徴的なのは、痛みなど”他の症状を伴わない血尿”で、出たり止まったりすることがあります。
腫瘍が小さく、深さが筋層まで及んでいない(筋層非浸潤性)場合は、膀胱を残すことも可能です。したがって早期発見が非常に重要な疾患と言えます。
尿検査:尿中の血液や細菌、がん細胞の有無を調べます。
超音波検査:がんの位置や形、臓器の形や状態、周辺の臓器との関係などを確認するための検査です。音波を用いた検査で、手軽に行うことができ、痛みや被ばくを伴わない検査です。当院で施行可能です。
膀胱鏡検査:外尿道口から、内視鏡を入れ、尿道や膀胱の内部を観察します。がんの有無、場所、大きさ、数、形などを確認する検査です。膀胱がんの診断と治療方針の決定のために、必須の検査です。
CT検査:体の周りからX線を当て、体内の情報を収集し、それをコンピューター処理して身体の断層画像を得る検査です。リンパ節などほかの臓器への転移を確認するための検査です。造影剤を用いることで、膀胱のほか、腎盂や尿管も調べることができます。診断精度の高い検査ですが、他の検査よりも被ばく線量が高く、ごく稀ですが、造影剤の副作用が生じるリスクがあります。
MRI検査:“がん”の有無や広がり、また、他の臓器への転移を調べるための検査です。
まず始めに診断と治療を兼ねTURBT(経尿道的膀胱腫瘍切除術)を行います。TURBTは外尿道口から、手術用の内視鏡を入れ、膀胱内の腫瘍を電気メスで切除する手術です。病理検査(顕微鏡で腫瘍の悪性度や広がりを調べる検査)の結果をみて、その後の治療法を検討します。
治療法には、このほかに、薬物を膀胱内に注入する膀胱内注入療法や、膀胱全摘除術、薬物治療などがあります。
TURBTによって筋層非浸潤性膀胱がんと診断された場合、膀胱の中に抗がん剤やBCG(ウシ型弱毒結核菌)を注入する膀胱内注入療法を行います。手術所見や病理検査結果によっては2回目のTURBTを行うことがあります。また、膀胱内注入療法に効果がみられなかった場合には、膀胱全摘除術を行うこともあります。
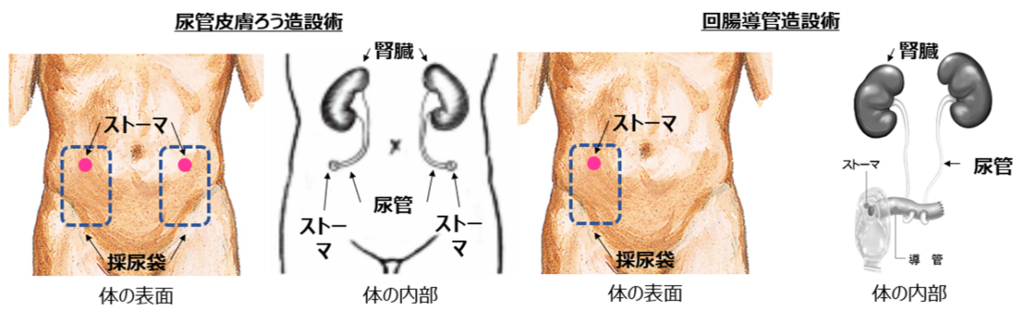
転移がない筋層浸潤性膀胱がんの標準的な治療は膀胱全摘除術です。併せて尿を体外に排出する経路をつくるための尿路変向(変更)術(尿管皮膚ろう造設術と回腸導管造設術)が行われます。腹腔鏡やロボット支援下に行うこともあります。
年齢や併存症(他の病気)を考慮し、TURBT、薬物治療、放射線治療などを組み合わせた集学的治療を行うこともあります。転移などを伴う進行がんの場合は、薬物治療などを検討します。
尿管皮膚ろう造設術と回腸導管造設術
進行していて切除が難しい膀胱がんや、転移や再発をした膀胱がんに対しては、薬物療法を行います。がんの増殖を抑えたり成長を遅らせたりするのを目的に行います。膀胱がんでは、抗がん剤や免疫チェックポイント阻害薬を使います。
まず、最初に用いる薬です。細胞の増殖の過程の一部を邪魔することでがん細胞を攻撃する薬です。がん以外の正常に増殖している細胞も影響を受けます。膀胱全摘除術の前や後に、手術の効果を高める目的で行うこともあります。
免疫細胞の一種であるT細胞ががん細胞を攻撃する力を保つ薬です。抗がん剤を用いた薬物治療の効果がなく、がんが再発したり進行したりした場合に用います。抗がん剤の治療効果を持続させ、がんの進行を防ぐために用いる場合もあります。
上記の検査や治療は、連携施設である東邦大学医療センター佐倉病院で行うことができます。
膀胱がんの危険因子は喫煙です。また、特定の染料(ナフチルアミン、ベンジジン、アミノビフェニルなど)にさらされることによって、発生するリスクが高まることがわかっています。禁煙、節度のある飲酒、バランスの良い食事、適度な運動などを日常的に心がけてください。